IVF یا لقاح مصنوعی یک نوع فناوری کمک باروری (IVF) است که برای حل مشکل ناباروری استفاده میشود. در طی IVF، تخمکهای بالغ از تخمدانها جمعآوری شده و توسط اسپرم در آزمایشگاه بارور میشوند. سپس تخمک بارورشده (جنین یا رویان) برای نگهداری فریز میشود یا به رحم مادر منتقل میشود.
IVF یا لقاح مصنوعی را میتوان با استفاده از تخمک و اسپرم خود زوجها یا تخمک، اسپرم یا جنین اهدایی انجام داد. در بعضی موارد، ممکن است از حامل جنین (رحم جایگزین یا رحم اجارهای) برای این کار استفاده شود. شانس به دنیا آمدن یک کودک سالم با استفاده از روش IVF به عوامل زیادی مثل سن مادر و علت ناباروری بستگی دارد. برای اینکه با این روش درمانی بیشتر آشنا شوید، تا انتهای این مقاله همراهی ما باشید.
دلیل انجام IVF یا لقاح مصنوعی چیست؟
IVF به افراد ناباروری که میخواهند بچهدار شوند کمک میکند. اما چون گران و تهاجمی است، اغلب زوجها در ابتدا سایر درمانهای باروری مثل تلقیح داخل رحمی (قرار دادن مستقیم اسپرم در داخل رحم) را امتحان میکنند. گاهی اوقات، IVF بهعنوان درمان اولیه به زنان بالای ۴۰ سال پیشنهاد میشود. اگر شما یا همسرتان دارای یکی از مشکلات زیر باشید، میتوانید از این روش استفاده کنید:
- کاهش باروری در زنان بالای ۴۰ سال
- آسیب دیدن لولههای رحم یا انسداد آنها
- اختلالات تخمکگذاری
- آندومتریوز (بافتی شبیه به پوشش داخلی رحم در خارج از آن رشد میکند و روی عملکرد تخمدانها، رحم و لولههای رحم تأثیر میگذارد)
- فیبروم یا فیبروئید رحم (تومورهای خوشخیمی که در زنان ۳۰ تا ۴۰ ساله شایع هستند)
- عقیمسازی یا برداشتن لولههای رحم
- تعداد کم اسپرم، حرکت ضعیف اسپرم و وجود ناهنجاری در شکل و اندازهی اسپرم
- ناباروری با علل ناشناخته
اگر احتمال انتقال یک اختلال ژنتیکی از والدین به فرزندان وجود داشته باشد، ممکن است IVF به آنها توصیه شود. در این شرایط، جنین قبل از اینکه در رحم مادر قرار بگیرد، از نظر وجود ناهنجاریهای ژنتیکی بررسی میشود.
زنانی که بهدلیل ابتلا به سرطان باید تحت شیمیدرمانی یا پرتودرمانی قرار بگیرند، گروهی دیگری هستند که از IVF استفاده میکنند. این روشهای درمانی به قدرت باروری آسیب میزنند، درنتیجه IVF بهعنوان یک گزینه برای حفظ باروری انجام میشود. این زنان میتوانند تخمکها را از تخمدانهایشان برداشته و در حالت بارورنشده یا بهصورت جنین فریز کنند.
زنانی که بارداری برای آنها خطرناک است یا رحم ندارند، میتوانند IVF را با استفاده از شخص دیگری برای حمل جنین انجام دهند. در این حالت، تخمکهای زن با اسپرم بارور میشوند، اما جنین حاصل در رحم زن دیگری قرار میگیرد.
خطرات و عوارض لقاح مصنوعی چیست؟
خطرات IVF یا لقاح مصنوعی عبارتند از:
- زایمان چندقلویی: در صورت انتقال بیش از یک جنین به رحم، IVF خطر چندقلوزایی را افزایش میدهد که این موضوع با زایمان زودرس و تولد نوزاد کموزن مرتبط است.
- زایمان زودرس و تولد نوزاد کموزن: IVF خطر تولد نوزاد نارس یا با وزن کم را کمی افزایش میدهد.
- سندرم تحریک بیش از حد تخمدان: استفاده از داروهای تزریقی، مانند گنادوتروپین جفتی انسانی (HCG)، برای تحریک تخمکگذاری میتواند باعث تورم و درد تخمدانها شود. بهندرت، ممکن است شکل شدیدتری از سندرم تحریک بیش از حد تخمدان ایجاد شود که با افزایش سریع وزن و تنگی نفس مشخص میشود.
- سقط جنین: میزان سقط جنین برای زنانی که با استفاده از IVF باردار میشوند مشابهی سایر زنان است، اما این میزان با بالا رفتن سن مادر افزایش مییابد.
- عوارض روش بازیابی تخمک: استفاده از سوزن آسپیراسیون برای جمعآوری تخمکها ممکن است باعث خونریزی، عفونت یا آسیب به روده، مثانه و عروق خونی شود. همچنین استفاده از آرامبخش و بیهوشی عمومی هم خطراتی را به همراه دارد.
- حاملگی خارج رحمی: حدود ۲ تا ۵ درصد زنانی که از IVF استفاده میکنند، حاملگی خارج از رحمی خواهند داشت که در این صورت هیچ راهی برای ادامهی بارداری وجود ندارد.
- نقایص مادرزادی: صرفنظر از اینکه لقاح به چه روشی انجام شده باشد، سن مادر مهمترین عامل خطر در ایجاد نقایص مادرزادی است. برای اینکه مشخص شود IVF خطر نقایص مادرزادی را افزایش میدهد یا خیر، به تحقیقات بیشتری نیاز است.
- سرطان: اگرچه بعضی از مطالعات اولیه نشان دادهاند که ممکن است بین داروهای خاصی که برای تحریک رشد تخمک استفاده میشوند و ایجاد نوع خاصی از تومور تخمدان ارتباط وجود داشته باشد، اما مطالعات جدیدتر این یافتهها را تأیید نمیکنند.
- استرس: IVF میتواند از نظر مالی، جسمی و احساسی افراد را تحت فشار قرار دهد.
چگونه برای IVF یا لقاح مصنوعی آماده شوم؟
قبل از شروع چرخهی IVF، احتمالاً شما و همسرتان به غربالگریهای مختلفی نیاز خواهید داشت، از جمله:
- آزمایش ذخیرهی تخمدان برای تعیین کمیت و کیفیت تخمکهای شما
- آنالیز مایع منی
- غربالگری بیماریهای عفونی مثل HIV
- تمرین انتقال جنین (ممکن است پزشک برای تعیین عمق حفرهی رحم و تکنیک مناسب برای قرار دادن جنین در داخل آن، یک انتقال جنین ساختگی انجام دهد)
- معاینهی رحم
قبل از شروع چرخهی IVF، سؤالات خود را از پزشک بپرسید. مهمترین سؤالاتی که باید در نظر بگیرید عبارتند از:
چند جنین منتقل میشود؟
تعداد جنینهای منتقلشده معمولاً به سن مادر و تعداد تخمکهای بازیابیشده بستگی دارد. از آنجا که میزان لانهگزینی جنین در رحم زنان مسنتر کمتر است، معمولاً جنینهای بیشتری منتقل میشوند، مگر اینکه از تخمک اهدایی یا جنینهایی که از نظر ژنتیکی بررسی شدهاند استفاده شود.
با جنینهای اضافی چه خواهید کرد؟
جنینهای اضافی را میتوان برای چند سال فریز و ذخیره کرد. بیشتر آنها طی فرآیند انجماد و ذوب زنده میمانند. داشتن جنینهای منجمد چرخههای آتی IVF یا لقاح مصنوعی را کمهزینهتر و آسانتر میکند. همچنین میتوانید آنها را به یک زوج دیگر یا یک مرکز تحقیقاتی اهدا کنید.
چگونه میتوان خطر بارداری چندقلویی را کاهش داد؟
اگر بیش از یک جنین به رحم شما منتقل شود، IVF میتواند به بارداری چندقلویی منجر شود که خطراتی برای سلامتی شما و نوزادتان دارد. در بعضی موارد، کاهش جنین میتواند از بروز این خطرات پیشگیری کند. با این حال، این کار یک تصمیم مهم با پیامدهای اخلاقی، عاطفی و روانی است.
لقاح مصنوعی چگونه انجام میشود؟
IVF شامل چند مرحله است و یک چرخهی آن میتواند حدود ۲ تا ۳ هفته طول بکشد. گاهی اوقات، ممکن است به بیش از یک چرخه نیاز باشد.
تحریک تخمکگذاری
در ابتدای چرخهی IVF، تخمدانها با استفاده از هورمونهای مصنوعی تحریک میشوند تا چند تخمک تولید کنند. در حالت عادی هر ماه فقط یک تخمک تولید میشود، اما در روش IVF به چند تخمک نیاز است، چون بعضی از تخمکها پس از لقاح بارور نمیشوند یا بهطور طبیعی رشد نمیکنند.
معمولاً قبل از اینکه تخمکها برای بازیابی آماده شوند، به ۱ تا ۲ هفته زمان برای تحریک تخمدان نیاز است. در این مرحله، از چند داروی مختلف برای تحریک تخمدان، کمک به بالغ شدن تخمکها و جلوگیری از تخمکگذاری زودرس استفاده میشود.
گاهی اوقات، به یکی از دلایل زیر لازم است که چرخهی IVF قبل از بازیابی تخمک متوقف شود:
- تعداد ناکافی فولیکول در حال رشد
- تخمکگذاری زودرس
- رشد بیش از حد فولیکولها که خطر سندرم تحریک بیش از حد تخمدان را افزایش میدهد
- سایر مشکلات پزشکی
در صورت متوقف شدن چرخهی IVF یا لقاح مصنوعی ممکن است پزشک تغییر داروها یا دوز آنها را برای کسب موفقیت در چرخههای آتی توصیه کند یا استفاده از تخمک اهدایی را پیشنهاد دهد.
بازیابی تخمک
۳۴ تا ۳۶ ساعت پس از تزریق آخرین دارو و قبل از تخمکگذاری میتوان بازیابی تخمک را در مطب پزشک یا کلینیک انجام داد. در طول بازیابی، به شما داروی مسکن و ضددرد داده میشود.
آسپیراسیون سونوگرافی ترانس واژینال روش معمول بازیابی تخمک است. برای شناسایی فولیکولها پروب سونوگرافی داخل واژن قرار داده میشود. سپس با کمک سونوگرافی یک سوزن نازک از واژن عبور میکند تا برای جمعآوری تخمکها به فولیکولها برسد. اگر دسترسی به تخمدانها از طریق سونوگرافی ترانس واژینال امکانپذیر نباشد، ممکن است از سونوگرافی شکمی برای هدایت سوزن استفاده شود.
تخمکها از طریق یک سوزن متصل به دستگاهی مکنده از فولیکولها خارج میشوند. در ۲۰ دقیقه میتوان چند تخمک را از فولیکول جدا کرد. تخمکهای بالغ در یک مایع مغذی (محیط کشت) و سپس در دستگاهی انکوباتور قرار میگیرند. تخمکهایی که سالم و بالغ به نظر میرسند با اسپرم ادغام میشوند تا جنین ایجاد شود. با این حال، ممکن است همهی تخمکها با موفقیت بارور نشوند.
بازیابی اسپرم
اگر امکان استفاده از اسپرم همسرتان وجود داشته باشد، باید در صبح روز بازیابی تخمک یک نمونه از مایع منی در مطب یا کلینیک گرفته شود. در غیر این صورت، میتوان از اسپرم اهدایی استفاده کرد.
لقاح
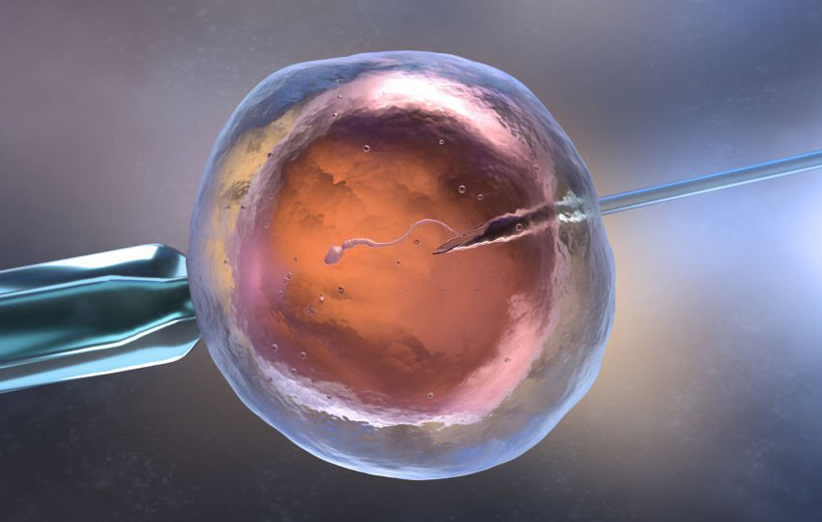
لقاح را میتوان با استفاده از دو روش رایج انجام داد: تلقیح معمولی و تزریق داخل سیتوپلاسمی اسپرم (ICSI). در تلقیح معمولی، اسپرم سالم و تخمک بالغ در مجاورت یکدیگر قرار میگیرند تا با هم ادغام شوند. اما در ICSI، یک اسپرم سالم بهطور مستقیم به داخل یک تخمک بالغ تزریق میشود. ICSI اغلب زمانی استفاده میشود که کیفیت مایع منی مناسب نباشد یا تلاش برای لقاح در چرخههای قبلی IVF شکست خورده باشد. تصویر زیر عکس لقاح مصنوعی بهروش ICSI را نشان میدهد.
انتقال جنین
انتقال جنین ۲ تا ۵ روز پس از بازیابی تخمک انجام میشود. در شرایط خاص، ممکن است پزشک قبل از انتقال جنین اقدامات دیگری مثل آزمایش ژنتیک را توصیه کند.
معمولاً انتقال جنین بدون درد است، اما ممکن است کرامپ خفیف را تجربه کنید. پزشک یک لولهی بلند، نازک و انعطافپذیر به نام کاتتر را وارد واژن، دهانهی رحم و سپس رحم میکند. یک سرنگ حاوی جنین شناور در مقدار کمی مایع به انتهای کاتتر متصل میشود. پزشک با استفاده از سرنگ، جنین را در رحم قرار میدهد. در صورت موفقیتآمیز بودن این فرآیند، حدود ۶ تا ۱۰ روز پس از بازیابی تخمک، جنین در دیوارهی رحم لانهگزینی میکند.
بعد از IVF یا لقاح مصنوعی
پس از انتقال جنین میتوانید فعالیتهای معمول روزانهی خود را از سر بگیرید، اما باید از انجام فعالیتهای شدید خودداری کنید. زنانی که IVF انجام میدهند ممکن است عوارض جانبی زیر را تجربه کنید:
- دفع مقدار کمی مایع شفاف یا خونی در مدت کوتاهی پس از IVF
- حساسیت سینهها بهدلیل افزایش استروژن
- نفخ خفیف
- کرامپ خفیف
- یبوست
اگر بعد از انتقال جنین دچار درد متوسط یا شدید شدید، با پزشک خود تماس بگیرید. او شما را از نظر عوارضی مانند عفونت، پیچخوردگی تخمدان و سندرم تحریک بیش از حد تخمدان ارزیابی میکند.
نتیجهی IVF یا لقاح مصنوعی چیست؟
حدود ۱۲ روز تا ۲ هفته پس از بازیابی تخمک، پزشک نمونهای از خون شما را آزمایش میکند تا تشخیص دهد که آیا باردار هستید یا خیر. اگر باردار باشید، باید مراقبت های دوران بارداری را زیر نظر متخصص زنان شروع کنید. در غیر این صورت، مصرف پروژسترون را قطع میکنید و احتمالاً ظرف یک هفته پریود میشوید. اگر پریود نشدید یا خونریزی غیرعادی داشتید، با پزشک تماس بگیرید. در صورتی که علاقهمند به انجام چرخهی دیگری از IVF باشید، احتمالاً پزشک اقداماتی را برای افزایش شانس باردار شدن پیشنهاد میدهد.
شانس تولد نوزاد سالم از طریق روش IVF به عوامل مختلفی بستگی دارد، از جمله:
- سن مادر: هر چقدر جوانتر باشید، احتمال بارداری و به دنیا آوردن نوزاد سالم با استفاده از تخمکهای خودتان در طی IVF بیشتر است. غالباً به زنان ۴۱ ساله و بالاتر توصیه میشود که از تخمکهای اهدایی استفاده کنند.
- وضعیت جنین: احتمال باردار شدن با جنینهایی که رشد بیشتری دارند، در مقایسه با جنینهای دو یا سه روزه، بالاتر است.
- تاریخچهی باروری: زنانی که قبلاً زایمان کردهاند، بیشتر از زنانی که هرگز زایمان نکردهاند، میتوانند با استفاده از IVF باردار شوند. شانس موفقیت برای زنانی که قبلاً چند بار از IVF استفاده کردهاند اما باردار نشدهاند، کمتر است.
- علت ناباروری: شانس موفقیت IVF برای زنانی که آندومتریوز شدید دارند، نسبت به زنانی که ناباروری با علت ناشناخته دارند، کمتر است.
- سبک زندگی: سیگار کشیدن احتمال موفقیت IVF را تا ۵۰ درصد کاهش میدهد. چاقی، استفاده از الکل، دریافت بیش از حد کافئین و مصرف بعضی از داروها هم میتواند مضر باشد.
هزینه لقاح مصنوعی در ایران چقدر است؟
هزینه و قیمت لقاح مصنوعی متغیر بوده و به عوامل زیادی بستگی دارد، از جمله داروهای مصرفی، کلینیکی که IVF در آنجا انجام میشود و تعداد دفعات انجام IVF. زوجهایی که نیازمند آزمایشهای ژنتیکی هستند یا باید از حامل جنین (رحم اجارهای) استفاده کنند، هزینهی بیشتری میپردازند.
کلام پایانی
تصمیمگیری در مورد انجام IVF یا لقاح مصنوعی سخت و پیچیده است، چرا که باید هزینهی مورد نیاز برای انجام IVF و همچنین تأثیرات جسمی و عاطفی آن را در نظر بگیرید. با پزشک خود بهطور مفصل مشورت کنید تا مشخص شود که بهترین گزینه برای شما چیست و آیا لقاح مصنوعی مسیر درستی برایتان محسوب میشود یا خیر.
منبع: mayoclinic