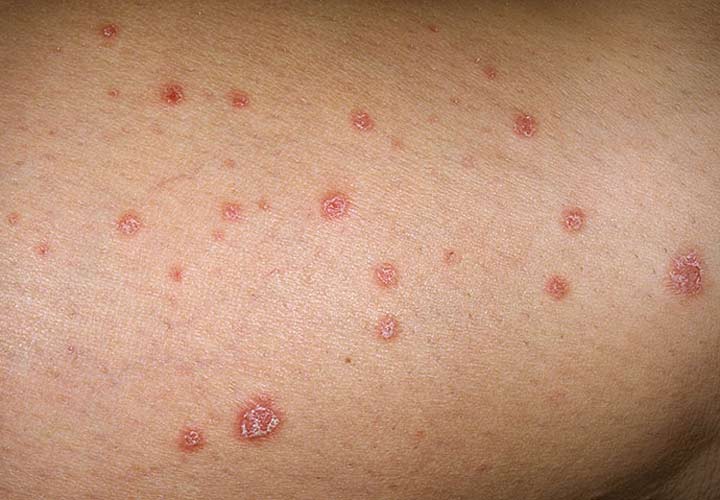
پوست، بزرگترین ارگان بدن است که سراسر آن را میپوشاند و یک سد محافظتی بین جهان اطراف و اندامهای درونی ایجاد میکند. اما بیماریها و اختلالات بسیاری وجود دارند که میتوانند پوست را تحت تأثیر قرار بدهند؛ برخی از آنها موقتی و گذرا هستند و بقیه طولانیمدت و مزمن. در این مطلب قصد داریم شما را با یک بیماری شایع و مزمن پوستی آشنا کنیم که حتی ممکن است تمام پوست بدن را نیز درگیر کند: پسوریازیس. این بیماری برخلاف نام بامزهای که دارد، اصلا شوخیبردار نیست و میتواند بهشدت آزاردهنده باشد. همراه ما باشید تا با این بیماری بیشتر آشنا شوید.
پسوریازیس چیست؟
پسوریازیس، یکی از بیماری های خودایمنی مزمن است که باعث تجمع سریع سلولهای پوست میشود. این تجمع سلولها روی هم به پوستهپوسته شدن پوست منجر میگردد.
اطراف فلسها (پوستهها) معمولا دچار قرمزی و التهاب میشود. پوستههای پسوریازیس معمولی، نقرهای مایل به سفید هستند و در پینههای ضخیم و قرمز ایجاد میشوند. گاهیاوقات این پینهها ترک میخورند و خونریزی میکنند.
پسوریازیس نتیجهی افزایش سرعت روند تولید پوست است. بهطور معمول، سلولهای پوست در عمق پوست رشد میکنند و بهآرامی به سطح آن میآیند و درنهایت میریزند. چرخهی عمر معمول برای یک سلول پوست حدود یک ماه است.
اما در افراد مبتلا به پسوریازیس، این فرایند تولید ممکن است فقط در عرض چند روز رخ بدهد. به همین دلیل سلولهای پوست، فرصت کافی برای ریزش پیدا نمیکنند. این تولید بیشازحد سریع به تجمع سلولهای پوست منجر میشود.
فلسها معمولا روی مفاصلی مانند آرنجها و زانوها ایجاد میشوند اما ممکن است روی هر جایی از بدن تشکیل شوند، ازجمله:
- دستها؛
- پاها؛
- گردن؛
- پوست سر؛
- صورت.
برخی از انواع پسوریازیس که کمتر شایع هستند، ناخنها، دهان و ناحیهی اطراف اندامهای تناسلی را تحت تأثیر قرار میدهند.
با توجه به آکادمی پوست آمریکا (AAD) حدود ۷٫۵ میلیون آمریکایی پسوریازیس دارند. این وضعیت معمولا با چندین بیماری دیگر مرتبط است، ازجمله:
- دیابت نوع ۲؛
- بیماری التهابی روده؛
- بیماری قلبی؛
- آرتریت پسوریاتیک.
انواع پسوریازیس
۵ نوع پسوریازیس وجود دارد:
۱. پسوریازیس پلاکی
پسوریازیس پلاکی، رایجترین نوع پسوریازیس است. AAD تخمین میزند که حدود ۸۰ درصد از مبتلایان به پسوریازیس، پسوریازیس پلاکی دارند. این وضعیت باعث پینههای قرمز و ملتهبی میشود که مناطقی از پوست را میپوشانند. این پینهها اغلب با فلسهای نقرهای مایل به سفید یا پلاکها پوشانده میشوند. این پلاکها معمولا روی آرنجها، زانوها و پوست سر بهوجود میآیند.
۲. پسوریازیس خالدار (قطرهای)
این نوع پسوریازیس در دوران کودکی شایع است و باعث ایجاد لکههای صورتی کوچک میشود. این لکهها در اکثر اوقات روی قفسهی سینه، زانوها و پاها ظاهر میشوند. این نقاط بهندرت مانند پسوریازیس پلاکی، ضخیم یا برجسته هستند.
۳. پسوریازیس پوسچولار (چرکدار یا تاولی)
پسوریازیس پوسچولار در بزرگسالان شایعتر است و باعث تاولهای سفید و پر از چرک و مناطق وسیعی از پوست قرمز و ملتهب میشود. این نوع پسوریازیس معمولا به نواحی کوچکتر بدن مانند دستها یا پاها محدود میشود اما میتواند گسترده نیز باشد.
۴. پسوریازیس معکوس
پسوریازیس معکوس باعث ایجاد نواحی روشنی از پوست قرمز، براق و ملتهب میشود. پینههای پسوریازیس معکوس در زیر سینهها یا زیر بغل، در کشالهی ران یا اطراف چینهای پوست در ناحیهی تناسلی ایجاد میشوند.
۵. پسوریازیس اریترودرمیک
پسوریازیس اریترودرمیک، یک نوع شدید و بسیار نادر از پسوریازیس است. این شکل از پسوریازیس اغلب، قسمتهای بزرگی از بدن را بهطور همزمان میپوشاند. پوست تقریبا آفتابسوخته بهنظر میرسد. پینههایی که ایجاد میشوند، اغلب به شکل ورقهها یا تکههای بزرگ میریزند. ممکن است فرد مبتلا به این نوع پسوریازیس دچار تب شده یا بهشدت بیمار شود. این نوع پسوریازیس میتواند خطرناک باشد بنابراین فرد باید فورا به پزشک مراجعه کند.
علائم پسوریازیس
علائم پسوریازیس از فردی به فرد دیگر و بسته به نوع پسوریازیس متفاوتاند. نواحی درگیر پسوریازیس میتوانند به کوچکی چند فلس روی پوست سر یا آرنج باشند یا قسمت وسیعی از بدن را بپوشانند.
شایعترین علائم پسوریازیس پلاکی عبارتند از:
- پینههای ملتهب، برجسته و قرمز روی پوست؛
- فلسها یا پلاکهای نقرهای مایل به سفید روی پینههای قرمز؛
- پوست قرمز که ممکن است ترک بخورد و خونریزی کند؛
- درد در اطراف پینهها؛
- احساس سوزش و خارش در اطراف پینهها؛
- ناخنهای سوراخ سوراخ و ضخیم؛
- مفاصل متورم و دردناک.
همهی افراد، تمام این علائم را تجربه نخواهند کرد. درصورتیکه فرد به یک نوع کمتر رایج از پسوریازیس مبتلا باشد، علائم کاملا متفاوتی خواهد داشت. اکثر افراد مبتلا به پسوریازیس، علائم آن را بهصورت دورهای تجربه میکنند. این وضعیت ممکن است بهمدت چند روز یا چند هفته باعث علائم شدید شود و سپس علائم ازبین بروند و تقریبا نامحسوس شوند. سپس چند هفته بعد یا در صورت قرارگیری در معرض یک محرک متداول پسوریازیس، این وضعیت ممکن است دوباره عود کند. گاهی اوقات علائم پسوریازیس بهطور کامل ناپدید میشوند.
هنگامی که هیچ نشانهی فعالی از این بیماری ندارید، ممکن است در دورهی بهبودی باشید. این بدان معنا نیست که پسوریازیس باز نخواهد گشت بلکه به این معناست که شما در حال حاضر بدون علامت هستید.
آیا پسوریازیس مُسری است؟
پسوریازیس مسری نیست. شما نمیتوانید این مشکل پوستی را از فردی به فرد دیگر انتقال بدهید. لمس کردن یک ضایعهی پسوریاتیک روی بدن فرد دیگر باعث نمیشود که به این بیماری مبتلا شوید.
لازم است آموزشهای بیشتری در مورد بیماری پسوریازیس به افراد داده شود، چون بسیاری از مردم فکر میکنند که این وضعیت مسری است.
علت ابتلا به پسوریازیس چیست؟
پزشکان مطمئن نیستند که چه چیزی باعث پسوریازیس میشود. با این حال به لطف دههها تحقیق، آنها پسوریازیس را به دو عامل کلیدی نسبت میدهند: ژنتیک و سیستم ایمنی.
۱. سیستم ایمنی
پسوریازیس یک بیماری خودایمنی است. بیماریهای خودایمنی، نتیجهی حمله کردن بدن به خودش هستند. در مورد پسوریازیس، سلولهای سفید خون معروف به سلولهای T اشتباها به سلولهای پوست حمله میکنند.
در یک بدن معمولی، سلولهای سفید خون برای حمله و نابودی باکتریهای مهاجم و مبارزه با عفونتها صفآرایی میکنند. این حملهی اشتباه باعث میشود که فرایند تولید سلول پوست، بهشدت سرعت بگیرد. افزایش سرعت تولید سلولهای پوست باعث میشود که سلولهای جدید پوست بهسرعت ایجاد شوند. آنها در سطح پوست فشرده شده و روی هم جمع میشوند.
این امر به تشکیل پلاکهایی منجر میشود که اغلب با پسوریازیس مرتبط هستند. حمله به سلولهای پوست به ایجاد نواحی قرمز و ملتهب روی پوست نیز منجر میشود.
۲. ژنتیک
بعضی از افراد، ژنهایی را به ارث میبرند که آنها را مستعد ابتلا به پسوریازیس میسازد. اگر یکی از اعضای نزدیک خانوادهتان پسوریازیس داشته باشد، احتمال ابتلای شما به این وضعیت بیشتر خواهد بود. با این حال درصد افرادی که پسوریازیس و یک زمینهی ژنتیکی دارند، کم است. با توجه به بنیاد ملی پسوریازیس تقریبا ۲ تا ۳ درصد از افراد دارای ژن خانوادگی به این بیماری دچار میشوند.
تشخیص پسوریازیس
دو آزمایش یا معاینه ممکن است برای تشخیص پسوریازیس ضروری باشد.
۱. معاینهی فیزیکی
اکثر پزشکان قادرند با یک معاینهی فیزیکی ساده، این بیماری را تشخیص بدهند. علائم پسوریازیس معمولا واضح (آشکار) بوده و تشخیص آنها از سایر بیماریهایی که ممکن است باعث علائم مشابه شوند، آسان است.
در طول معاینهی فیزیکی حتما تمام نواحی درگیر را به پزشکتان نشان بدهید. بهعلاوه اگر یکی از اعضای خانوادهتان پسوریازیس دارد، پزشکتان را در جریان قرار بدهید.
۲. بیوپسی (نمونهبرداری)
اگر علائم نامشخص باشند یا اگر پزشکتان بخواهد تشخیص مشکوکش را تأیید کند، ممکن است از پوست نمونهبرداری کند. این کار به بیوپسی معروف است.
این نمونهی کوچک به آزمایشگاه فرستاده خواهد شد و در زیر میکروسکوپ، تحت بررسی قرار میگیرد. این آزمایش میتواند نوع پسوریازیس شما را تشخیص بدهد. همچنین قادر است سایر اختلالات یا عفونتهای احتمالی را رد کند.
اکثر نمونهبرداریها در مطب پزشک و در همان روز ویزیت (ملاقات) انجام میشوند. پزشکتان احتمالا یک داروی بیحسکنندهی موضعی به شما تزریق خواهد کرد تا از میزان درد و ناراحتی بیوپسی بکاهد. سپس نمونه را برای آنالیز به آزمایشگاه میفرستد. هنگامی که نتایج آزمایش برای پزشک ارسال شد، او ترتیب یک قرار ملاقات را با شما خواهد داد تا در مورد یافتههای آزمایش و گزینههای درمان با شما صحبت کند.
محرکهای پسوریازیس
محرکهای بیرونی ممکن است یک حملهی جدید پسوریازیس را آغاز کنند. این محرکها برای همه یکسان نیستند. همچنین ممکن است بهمرور زمان برای هر فرد تغییر کنند.
متداولترین محرکها برای پسوریازیس عبارتند از:
۱. استرس
استرس شدید میتواند باعث عود پسوریازیس شود. اگر یاد بگیرید که از استرستان بکاهید و آن را مدیریت کنید، میتوانید میزان عودها را کاهش بدهید یا احتمالا از آنها جلوگیری کنید.
۲. الکل
مصرف الکل زیاد میتواند باعث عود پسوریازیس شود. اگر بیشازحد الکل مصرف کنید، ممکن است عودهای پسوریازیس به دفعات بیشتری اتفاق بیفتند. قطع مصرف الکل علاوه بر پوست برای سلامت کلیتان نیز مفید است. اگر در این زمینه به کمک نیاز داشتید، پزشکتان میتواند برنامهای برای ترک الکل در اختیارتان قرار بدهد.
۳. صدمه
یک حادثه، بریدگی یا خراشیدگی ممکن است باعث عود پسوریازیس شود. آمپولها، واکسنها و آفتابسوختگیها نیز میتوانند به عود مجدد پسوریازیس منجر شوند.
۴. داروها
برخی از داروها بهعنوان محرکهای پسوریازیس درنظر گرفته میشوند. این داروها عبارتند از:
- لیتیوم؛
- داروهای ضدمالاریا؛
- داروی فشار خون بالا.
۵. عفونت
پسوریازیس حداقل تا حدودی توسط حملهی اشتباه سیستم ایمنی به سلولهای سالم پوست ایجاد میشود. اگر بیمار یا در حال مبارزه با یک عفونت باشید، سیستم ایمنی شما برای مبارزه با عفونت، بیشازحد فعال خواهد شد. این امر ممکن است باعث عود مجدد پسوریازیس شود. گلودرد میکروبی، یکی از محرکهای متداول پسوریازیس است.
انواع روشهای درمان پسوریازیس
پسوریازیس هیچ درمانی ندارد. هدف از درمان، کاهش التهاب و فلسها، کُند کردن روند رشد سلولهای پوست و برطرف کردن پلاکهاست. درمانهای پسوریازیس به ۳ دسته تقسیم میشوند:
۱. درمانهای موضعی
کرمها و پمادهایی که بهطور مستقیم روی پوست مالیده میشوند، میتوانند در کاهش پسوریازیس خفیف تا متوسط مؤثر باشند.
درمانهای موضعی پسوریازیس عبارتند از:
- کورتیکواستروئیدهای موضعی؛
- رتینوئیدهای موضعی؛
- آنترالین؛
- آنالوگهای ویتامین D؛
- اسید سالیسیلیک؛
- مرطوبکننده.
۲. داروهای سیستمیک
افراد مبتلا به پسوریازیس متوسط تا شدید و آنهایی که بهخوبی به سایر انواع درمانها پاسخ ندادهاند، ممکن است به مصرف داروهای خوراکی یا تزریقی نیاز پیدا کنند. بسیاری از این داروها دارای عوارض جانبی شدید هستند و پزشکان معمولا آنها را برای دورههای زمانی کوتاه تجویز میکنند.
این داروها عبارتند از:
- متوتروکسات؛
- سیکلوسپورین (سندیمون)؛
- داروهای بیولوژیک؛
- رتینوئیدها.
۳. نور درمانی
در این روش درمانی از نور طبیعی یا فرابنفش (UV) استفاده میشود. نور خورشید، گلبولهای سفید بیشازحد فعال را که به سلولهای سالم پوست حمله میکنند و باعث رشد سلولی سریع میشوند، ازبین میبرد. پرتوهای UVA و UVB هردو میتوانند در کاهش علائم پسوریازیس خفیف تا متوسط، مفید باشند.
اکثر افراد مبتلا به پسوریازیس متوسط تا شدید از ترکیبی از درمانها سود خواهند برد. این نوع مداوا از بیش از یک نوع درمان برای کاهش علائم استفاده میکند. برخی از افراد ممکن است در تمام عمرشان از درمان یکسانی استفاده کنند اما در افرادی که پوستشان دیگر به درمان فعلی پاسخ نمیدهد، لازم است گاهی اوقات درمانها تغییر داده شوند.
داروهای پسوریازیس
اگر شما پسوریازیس متوسط تا شدید دارید یا اگر بیماریتان دیگر به سایر درمانها پاسخ نمیدهد، پزشکتان ممکن است یک داروی تزریقی یا خوراکی را تجویز کند.
متداولترین داروهای تزریقی و خوراکی که برای درمان پسوریازیس بهکار میروند، عبارتند از:
۱. داروهای بیولوژیک
این دسته از داروها، سیستم ایمنی شما را تغییر میدهند و از تعاملات بین سیستم ایمنی و مسیرهای التهابی جلوگیری میکنند. این داروها به شکل آمپول یا تزریقهای داخل وریدی تجویز میشوند.
۲. رتینوئیدها
رتینوئیدها، تولید سلولهای پوست را کاهش میدهند. در صورت قطع مصرف آنها، علائم پسوریازیس به احتمال زیاد باز خواهند گشت. عوارض جانبی آنها عبارتند از ریزش مو و التهاب لب. خانمهای باردار یا زنانی که ممکن است در عرض ۳ سال آینده حامله شوند، نباید از رتینوئیدها استفاده کنند چون این داروها میتوانند باعث نقصهای مادرزادی در نوزاد شوند.
۳. سیکلوسپورین
سیکلوسپورین (سندیمون) از پاسخ سیستم ایمنی جلوگیری میکند. این امر میتواند علائم پسوریازیس را کاهش بدهد. همچنین به این معناست که شما یک سیستم ایمنی ضعیف دارید و بنابراین ممکن است راحتتر بیمار شوید. عوارض جانبی آن عبارتند از مشکلات کلیوی و فشار خون بالا.
۴. متوترکسات
متوترکسات مانند سیکلوسپورین، سیستم ایمنی را سرکوب میکند. این دارو در دُزهای پایین، عوارض جانبی کمتری ایجاد میکند اما میتواند در درازمدت، عوارض جانبی جدی داشته باشد. عوارض جانبی جدی آن عبارتند از آسیب کبدی و کاهش تولید گلبولهای سفید و قرمز خون.
توصیههای رژیمی برای افراد مبتلا به پسوریازیس
غذا نمیتواند پسوریازیس را بهبود بدهد یا حتی درمان کند اما خوردن غذاهای مناسب ممکن است علائم شما را کاهش بدهد. این ۵ تغییر سبک زندگی میتوانند به سبک کردن علائم پسوریازیس و کاهش عودهای ناگهانی آن کمک کنند:
۱. وزن کم کنید
اگر اضافهوزن دارید، کمکردن وزنتان ممکن است شدت این بیماری را کاهش بدهد. ازدست دادن وزن ممکن است درمانها را نیز مؤثرتر سازد. هنوز کاملا مشخص نیست که وزن چه تأثیری روی پسوریازیس دارد بنابراین حتی اگر علائم شما بدون تغییر باقی بمانند، ازدست دادن وزن همچنان برای سلامت کلی شما مفید است.
۲. یک رژیم غذایی سالم برای قلب داشته باشید
مصرف چربیهای اشباعشده را کاهش بدهید. این چربیها در محصولات حیوانی مانند گوشتها و لبنیات وجود دارند. مصرف پروتئینهای خالص مانند سالمون، ساردین و میگو را که حاوی اسیدهای چرب امگا ۳ هستند، افزایش بدهید. منابع گیاهی امگا ۳ عبارتند از گردو، تخم کتان و لوبیای سویا.
۳. از غذاهای محرک اجتناب کنید
پسوریازیس باعث التهاب میشود. برخی از مواد غذایی نیز در بدن التهاب ایجاد میکنند. اجتناب از آن مواد غذایی ممکن است علائم را بهبود ببخشد. این مواد غذایی عبارتند از:
- گوشت قرمز؛
- قند تصفیهشده؛
- غذاهای فراوریشده؛
- محصولات لبنی.
۴. الکل مصرف نکنید
مصرف الکل میتواند احتمال عود پسوریازیس را افزایش بدهد. بنابراین بهتر است آن را بهطور کامل کنار بگذارید. اگر مشکل مصرف الکل دارید، از پزشکتان بخواهید یک برنامه برای ترک الکل در اختیارتان قرار بدهد.
۵. از مکملهای ویتامین استفاده کنید
برخی از پزشکان یک رژیم غذایی غنی از ویتامین را به قرصهای ویتامین ترجیح میدهند. با این حال حتی افرادی با سالمترین رژیم غذایی نیز ممکن است موفق به دریافت مواد مغذی کافی نشوند. از پزشکتان بپرسید که آیا به مصرف مکمل ویتامین نیاز دارید یا نه.
زندگی کردن با پسوریازیس
زندگی با پسوریازیس میتواند دشوار باشد اما شما میتوانید با یک رویکرد مناسب، دفعات بازگشت این بیماری را کاهش بدهید و یک زندگی سالم و رضایتبخش داشته باشید. این سه بخش (حوزه) به شما کمک خواهند کرد که در درازمدت و کوتاهمدت با پسوریازیس مقابله کنید:
۱. رژیم غذایی
کاهش وزن و داشتن یک رژیم غذایی سالم میتواند به کاهش علائم پسوریازیس بسیار کمک کند. این شامل داشتن یک رژیم غذایی غنی از اسیدهای چرب امگا ۳، غلات کامل و گیاهان است. شما همچنین باید مصرف غذاهایی را که ممکن است میزان التهاب را افزایش بدهند، محدود کنید. این مواد غذایی عبارتند از قندهای تصفیهشده، محصولات لبنی و غذاهای فراوریشده.
۲. استرس
استرس، یک محرک اثباتشده (محرز) برای پسوریازیس است. یادگیری کنترل و مقابله با استرس ممکن است به کاهش عودهای پسوریازیس و سبک کردن علائم آن کمک کند. برای کاهش استرستان، موارد زیر را امتحان کنید:
- مراقبه؛
- نوشتن وقایع روزانه؛
- تمرینات تنفسی؛
- یوگا.
۳. سلامت احساسی
افراد مبتلا به پسوریازیس به احتمال بیشتری دچار افسردگی و مسائل مربوط به عزتنفس میشوند. ممکن است اعتمادبهنفس شما با ظاهرشدن لکههای جدید کاهش یابد. صحبت کردن با اعضای خانواده در مورد تأثیری که پسوریازیس روی شما میگذارد، میتواند کار دشواری باشد. چرخهی دائمی این بیماری نیز میتواند ناامیدکننده باشد.
تمام این مشکلات احساسی، طبیعی هستند. مسئلهی مهم این است که شما منبعی برای مدیریت آنها پیدا کنید. این میتواند شامل صحبت کردن با کارشناس سلامت روان یا پیوستن به یک گروه از افراد مبتلا به پسوریازیس باشد.
پسوریازیس و آرتریت
کالج روماتولوژی آمریکا (ACR) تخمین میزند که ۱۵ درصد از افراد مبتلا به پسوریازیس به آرتریت پسوریاتیک دچار خواهند شد. این نوع آرتریت باعث تورم، درد و التهاب در مفصل درگیر میشود. این وضعیت معمولا با آرتریت روماتوئید یا نقرس اشتباه گرفته میشود. وجود نواحی قرمز و ملتهب پوست به همراه پلاکها معمولا این نوع آرتریت را از انواع دیگر متمایز میکند.
آرتریت پسوریاتیک، یک بیماری مزمن است. علائم آرتریت پسوریاتیک مانند پسوریازیس ممکن است بیایند و بروند و دورههای عود و بهبودی بهطور متناوب تکرار شوند. آرتریت پسوریاتیک میتواند مداوم نیز باشد و علائم و نشانههای ماندگار و دائمی داشته باشد.
این وضعیت معمولا بر مفاصل انگشتان دست یا پا تأثیر میگذارد. همچنین ممکن است کمر، مچ دست، زانوها یا مچ پا را تحت تأثیر قرار بدهد.
اکثر افرادی که به آرتریت پسوریاتیک دچار میشوند، پسوریازیس دارند. با این حال ممکن است این بیماری مفصلی بدون داشتن پسوریازیس نیز ایجاد شود. اکثر افرادی که آرتریت آنها بدون داشتن پسوریازیس تشخیص داده میشود، یک عضو از خانوادهشان به این وضعیت پوستی مبتلاست.
درمانهای آرتریت پسوریاتیک میتوانند با موفقیت علائم را کاهش بدهند، درد را ازبین ببرند و تحرک مفصل را بهبود ببخشند. همانند پسوریازیس، کاهش وزن، داشتن یک رژیم غذایی سالم و اجتناب از عوامل محرک ممکن است به کاهش عودهای آرتریت پسوریاتیک نیز کمک کند. تشخیص بهموقع و برنامهی درمانی مناسب میتواند احتمال عوارض شدید ازجمله آسیب مفصلی را کاهش بدهد.
آمار پسوریازیس
با توجه به AAD، حدود ۷٫۵ میلیون نفر در ایالات متحده به پسوریازیس مبتلا هستند. پسوریازیس ممکن است در هر سنی آغاز شود اما اکثر تشخیصها در بزرگسالی اتفاق میافتد. سن متوسط برای شروع این بیماری بین ۱۵ و ۳۵ سال است. به گفتهی سازمان بهداشت جهانی (WHO)، برخی مطالعات تخمین میزنند که حدود ۷۵ درصد از موارد پسوریازیس قبل از ۴۶ سالگی تشخیص داده میشوند. پس از آن، اکثر تشخیصهای پسوریازیس در اواخر دههی ۵۰ و اوایل دههی ۶۰ اتفاق میافتند.
به گفتهی WHO، زنان و مردان به یک اندازه تحت تأثیر پسوریازیس قرار میگیرند. افراد سفیدپوست، بدون هیچ تناسب خاصی به این بیماری مبتلا میشوند. مردم رنگینپوست، نسبت بسیار کمی از تشخیصهای پسوریازیس را به خود اختصاص میدهند.
داشتن یک عضو در خانواده که به این بیماری مبتلا باشد، خطر ابتلای شما به پسوریازیس را افزایش میدهد. با این حال بسیاری از افراد مبتلا به پسوریازیس، هیچگونه سابقهی خانوادگی در این مورد ندارند و برخی از افراد با سابقهی خانوادگی هرگز به پسوریازیس مبتلا نمیشوند.
با توجه به ACR حدود ۱۵ درصد از افراد مبتلا به پسوریازیس، به آرتریت پسوریاتیک دچار خواهند شد. بهعلاوه، احتمال آنکه افراد مبتلا به پسوریازیس به بیماریهای زیر دچار شوند، بیشتر از سایر افراد است:
- دیابت نوع ۲؛
- بیماری کلیوی؛
- بیماری قلبی؛
- فشار خون بالا.
اگرچه اطلاعات در این زمینه کافی نیست اما تحقیقات نشان میدهد که موارد پسوریازیس در حال افزایش است. با این حال مشخص نیست که این امر بهخاطر بیشتر شدن تعداد افرادی است که به این بیماری مبتلا میشوند یا به علت آن است که پزشکان در تشخیص آن، بهتر عمل میکنند و درنتیجه موارد بیشتری را تشخیص میدهند.